1.2025年を見据えた改定の基本方針
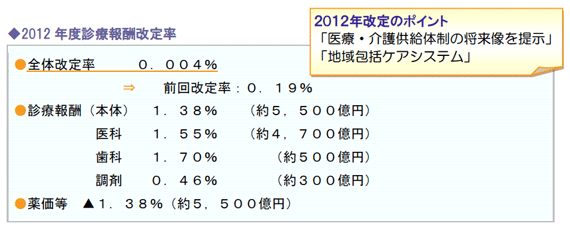
全体改定率0.004% ~プラス改定を維持
厚生労働大臣による2012年1月18日の改定諮問を経て、中医協で進められてきた具体的点数や算定要件に関する議論の結果、同2月10日、2012年度診療報酬改定について答申が行われました。
本年4月に介護報酬改定と同時に施行となる今次診療報酬改定の全体像と具体的な内容の一部が明らかとなっています。
厚生労働省は、今次診療報酬改定の基本的な方針として、
(1)「社会保障・税一体改革成案」で示した2025年のイメージを見据えつつ、あるべき医療の実現に向けた第一歩の改定 と位置付けたほか、
(2)国民・患者が望む安心・安全で質の高い医療が受けられる環境を整 えていくために必要な分野について、重点的な配分を行ったとしています。
(1)2012年度診療報酬改定で示された重点課題
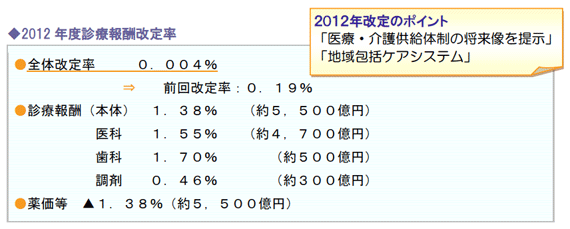
厚生労働省保険局医療課は、「平成24年度診療報酬改定の概要」(2012年2月14日公表) の中で、今次改定で重視すべき課題として、次の2点を挙げています。

また、これらに加えて「医療技術の進歩の促進と導入」を掲げており、このなかで「病院機能にあわせた入院医療、慢性期入院医療の適正評価、資源の少ない地域への配慮、診療所の機能に応じた評価」についても、今次改定における評価の導入を明らかにしています。
(2)今次改定における基本方針 ~4つの視点

手厚い評価となった分野と項目
今次診療報酬改定における本体・医科部分ヘの配分は、重点課題として示された2点を含む次の3項目に対し、報酬が手厚く配分されています。
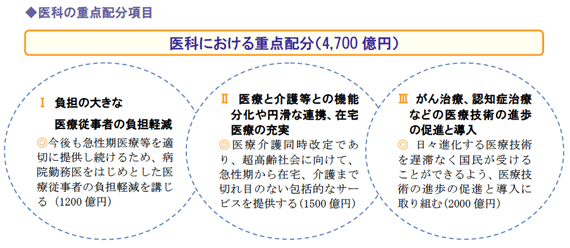
(1)負担の大きな医療従事者の負担軽減
病院勤務医の負担の軽減及び処遇の改善に資する体制を要件とする項目を、今次改定の新設評価項目に拡大し、病院勤務医の負担軽減及び処遇改善を推進するものとしました。
この結果、現行の8項目から15項目に対象が拡大されています。
また、この負担軽減の趣旨で看護補助者の配置についての見直しが行われ、より手厚い看護補助者の配置や夜間配置等を評価し、看護職員の負担軽減を促進することで、医師と看護職員との役割分化の推進を図るものとしています。

次章から、今次診療報酬改定内容のうち経営への影響が大きい主要項目について、診療所と関連する点に注意しながら、個別にみていきます。
2.外来・在宅医療は機能分化と看取りを強化
地域医療貢献加算から「時間外対応加算」へ
外来医療において最も注目すべきなのは、2010年度診療報酬改定において新たに設けられた初・再診料への加算である「地域医療貢献加算」の見直しに関する改定です。
現行の同加算については患者などからの電話に対応する時間の範囲、輪番制による連携の可否等、要件があいまいとなっている点が指摘されており、算定に慎重な姿勢を示す診療所が多くなっていました。
また、「地域医療貢献加算」という名称についても、電話対応が主な要件であることとの齟齬が指摘され、同加算の名称変更と要件の明確化を図ることとなったのです。

在宅医療に関する改定項目
在宅医療にかかわる分野では、患者が望む居宅での看取りを支援するため、現状に合わない点の是正とともに、評価の拡充を図る改定となりました。
最も注目すべきは、現行の在宅療養支援診療所(以下、「在支診」)と在宅療養支援病院(以下、「在支病」)において、新たに「機能強化型」の区分を設け、評価を手厚くする点 です。
このほか、訪問看護についても要件の見直し(緩和)や評価の引き上げが行われ、今次介護報酬改定を受けて、介護との連携強化も想定した新たな評価も導入されています。
(1)機能を強化した在支診・在支病の評価
いわゆる「機能強化型」の要件として、次のような施設基準が示されています。
単独ですべての要件を満たすだけでなく、複数の地域の医療機関で連携してこれらの要件を充足すれば、機能強化型の点数を算定できるとしました。
追加条件はあるものの、在宅医療を担う医療機関ネットワークの推進を図る内容となっています。

機能強化型の在支診・在支病については、往診料の緊急・夜間・深夜加算や在宅時医学総合管理料、特定施設入居時等医学総合管理料などの項目において、一般の在支診・在支病より高い評価を算定することができます。
(2)ターミナルケアに関する評価の見直し
訪問診療を行っている患者を患家で看取った場合、現行の算定要件では、訪問診療を行う医療機関がターミナルケアを実施していても、看取りの直前に家族の希望などにより病院に入院すると、現行の「在宅ターミナルケア加算」が算定できなくなるという問題が指摘されていました。
一方、医療機関が連携して地域の在宅医療ネットワークを構築しているケースでは、ターミナルケアを行う医療機関(多くは診療所)と、看取りを行う医療機関(一般には連携先の病院)が異なると、同加算が算定できない例もありました。
このため、今次改定において、「在宅ターミナルケア加算」を分割し、(1)ターミナルケア の実施、(2)看取りの実施、をそれぞれ別個に評価する見直しが行われています。

3.病院機能に合わせた効率的な入院医療の評価
一般・急性期病床に関する改定
2010年における届出医療機関数でみると、10:1入院基本料が最も多くなっているものの、病床数では7:1入院基本料が最も多くなっており、厚生労働省が掲げる2025年に向けた医療機能再編の方向性とは異なっている現状があります。
そのため、特に一般病床を中心とした入院基本料の算定要件について、大きな見直しが行われました。
(1)一般病棟入院基本料の算定要件見直し
7:1一般病棟入院基本料の算定要件では、平均在院日数が1日短縮となり18日以内とされたほか、看護必要度基準については重症患者割合が15%に引き上げられました。
この施設基準変更による激変緩和として経過措置が設けられたものの、こうした要件厳格化を受けて、7:1看護配置をとっている施設は、これまで以上の機能強化と重症度の高い患 者受入れ、および早期退院への取り組みが求められることになります。
一方、10:1一般病棟入院基本料は、現行の一般病棟看護必要度評価加算(5点)が廃止され、同加算の要件が入院基本料に組み込まれることとなりました。
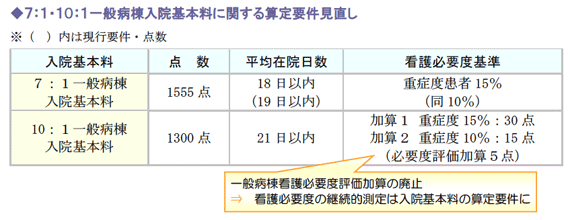
尚、経過措置としては現行7:1算定病棟のうち、改定後10:1算定病棟に限っては2014年3月31 日までは改定後7:1の算定が可能とされ、併せて10:1算定病棟に看護必要度評価を導入するのは、2012年7月1日以降とする準備期間が設けられています。
また、13:1一般病棟入院基本料については、同10:1に代わり、一般病棟看護必要度評価加算(5点:1日につき)が新設され、13:1専門病棟入院基本料についても同様の取扱となります。
(2)特定除外制度の見直し
13:1、および15:1一般病棟入院基本料は、90日を超える入院患者に対する取扱いが大きく変わります。

最も影響が大きい項目としては、これまで90 日を超えて入院している患者に適用していたいわゆる「特定除外制度(*)」が廃止される点です。
これに代わる仕組みとして、次のような取り扱いが導入されることとなりました。
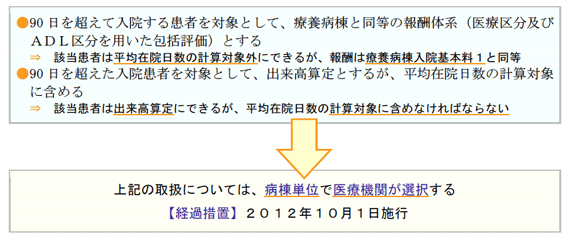
(*)特定除外制度:一般病棟に90 日を超えて同一医療機関に入院している「特定患者」のうち、「厚 生労働大臣が定める状態等にある患者」に該当する者を除外する取扱いとする制度
対象病棟が複数ある病院であれば、出来高点数が高い入院患者については90日を超えても出来高算定を継続し、処置・検査が少なく、在院日数が長い患者は療養病棟の包括入院料を算定するという病棟別の選択方法が可能になる一方、これまで特定除外患者を多く抱えてきた病院にとっては、大幅な減収につながる可能性があります。
この見直しは、厚生労働省が13:1、および15:1入院基本料を算定している病院に対し、より慢性期病院に近い機能を求めていることを示したものだといえます。
亜急性期病棟・回復期リハビリテーション病棟に関する改定
中医協はこれまでに、亜急性期入院医療管理料を算定する病床に、本来は回復期リハビリ病棟が相応の患者が入院している事態を問題として挙げており、この部分を整理する形で、亜急性期入院医療管理料と回復期リハビリテーション病棟入院料について、その患者像に応じた評価とする見直しも行われています。
特に、亜急性期病棟については、入院医療管理料の算定要件と施設基準が変更となりました。

その他入院に共通した項目の変更入院基本料等加算については、算定要件の見直しや簡素化を目的とする改廃が行われているため、現行との変更点に注意する必要があります。
4.有床診療所の機能活用のため評価する項目を新設
診療所に求められる機能に対する評価の新設
(1)有床診療所における緩和ケアの推進
病院における「緩和ケア診療加算」に準じるものとして、有床診療所における質の高い緩和ケア医療に対する評価を新設し、緩和ケアの推進を図ることとしました。

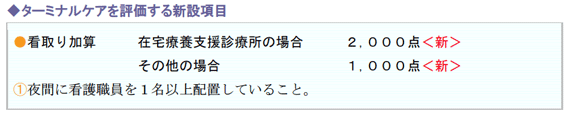
(2)有床診療所におけるターミナルケアの推進
有床診療所におけるターミナルケアに対する評価の新設により、看取りを含めたターミナルケアについて充実を図るものとしています。
(3)有床診療所の病床の有効利用
現行の有床診療所における入院基本料の評価は、一般病床、療養病床で区別されていますが、これら両方の病床を有する診療所については、双方の要件を満たしている場合に限り、患者像に応じた相互算定ができるようにしました。
また、介護療養病床入院患者が急性増悪した際に、医療保険を算定できる病床は2室8床に限られていますが、今後は地域医療貢献の視点からこれら病床を有効に活用し、より柔軟な運用を可能とするため、全ての介護療養病床について算定を可能としました。
(4)診療所の療養病床環境加算の見直し
病院における「療養病棟療養環境加算」と同様に、診療所療養病床療養環境加算は、長期にわたり療養を必要とする患者に提供される療養環境を総合的に評価するものですが、医療法の経過措置として施設基準の緩和が認められている有床診療所については、今後、増改築により環境改善を図る具体的計画を策定することにより、新たに設けられた「改善加算」を算定することが可能になります。
尚、事実上現行の同加算2の名称変更と評価の引き下げになるため、同加算を算定していた病床については、経過措置として2012年9月30日までの期間は従前の加算を算定できると定められています。

処置・検査その他の改定
(1)一般名処方の推進
これまでの診療報酬改定の方向性を継承し、後発医薬品の使用推進を図るべく、薬局での後発医薬品の調剤を行いやすくするため、後発品がある医薬品について、一般名処方を行った場合を評価する新たな加算が設けられています。

また、処方せんの様式についても、従来は処方せん単位で行っていた変更の可否の表示は、個々の医薬品について後発品の変更の可否を明示する様式に変更されます。
(2)コンピューター断層撮影診断料の見直し
CT撮影及びMRI撮影については、新たな医療機器の開発や撮影方法の登場などの技術の進歩が著しく、これら診断や治療の質の向上に資するイノベーションを適切に評価する観点から、画像診断撮影の評価体系を見直し、より質の高い診断治療の推進を図るものとしました。

(3)院内トリアージの実施
勤務医の負担軽減を図る趣旨で、自院の院内トリアージ基準に基づいて、専任の医師または専任の看護師により患者の来院後速やかに患者の状態を評価し、その緊急度区分に応じて診療の優先順位付けを行う院内トリアージが行われた場合の評価が新設されています。
病院だけでなく、診療所においても活用の場面が想定されます。